

2024年4月から、医師にも時間外労働の上限規制が適用されます。一般企業には既に施行されている法令ですが、医療機関は抜本的な勤務環境の改善を要するため、5年の猶予が設けられていました。
しかし、そもそも医療機関には、様々な職種の職員が在籍すること、24時間対応が必要になることなどから、医師や看護師等の労働時間を正しく管理することは難しいものです。
そこで今回は、「医師の働き方改革」において、医療機関の人事労務担当者が押さえておきたいポイントを整理し、法令に則った勤怠管理を実現するためのシステムの選び方について解説します。

目次
- 「医師の働き方改革」とは
- 医師を対象とした「時間外労働の上限規制」の詳細とは
- 「時間外労働の上限規制に対応できない」医療機関が抱える勤怠管理の課題
- 医療機関の“適正な勤怠管理”には医師や看護師等の働き方に応じたシステムが必須!
- おわりに
「医師の働き方改革」とは
「医師の働き方改革」とは、政府が主導する医師の勤務環境改善における制度や、それに伴って医療機関などに求められる取り組みの総称です。2021年5月に公布された「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」を根拠として、2024年4月1日から施行されることになっています。
この改革が推進される背景には、医療機関における長時間労働の常態化と、医師の休日確保が困難であるという問題があります。
長時間労働は、精神疾患などによる労働意欲の減退、出生率の低下による人口減少加速など、長期的には労働力の低下を招くとされており、この問題は医師にとっても例外ではありません。現状では、特に20代〜30代の医師を中心に長時間労働が常態化しており、医療機関勤務の医師の労働時間は、実態調査によると1週間あたり平均61時間〜66時間と、労働基準法で定められた週40時間を大幅に超過しています。
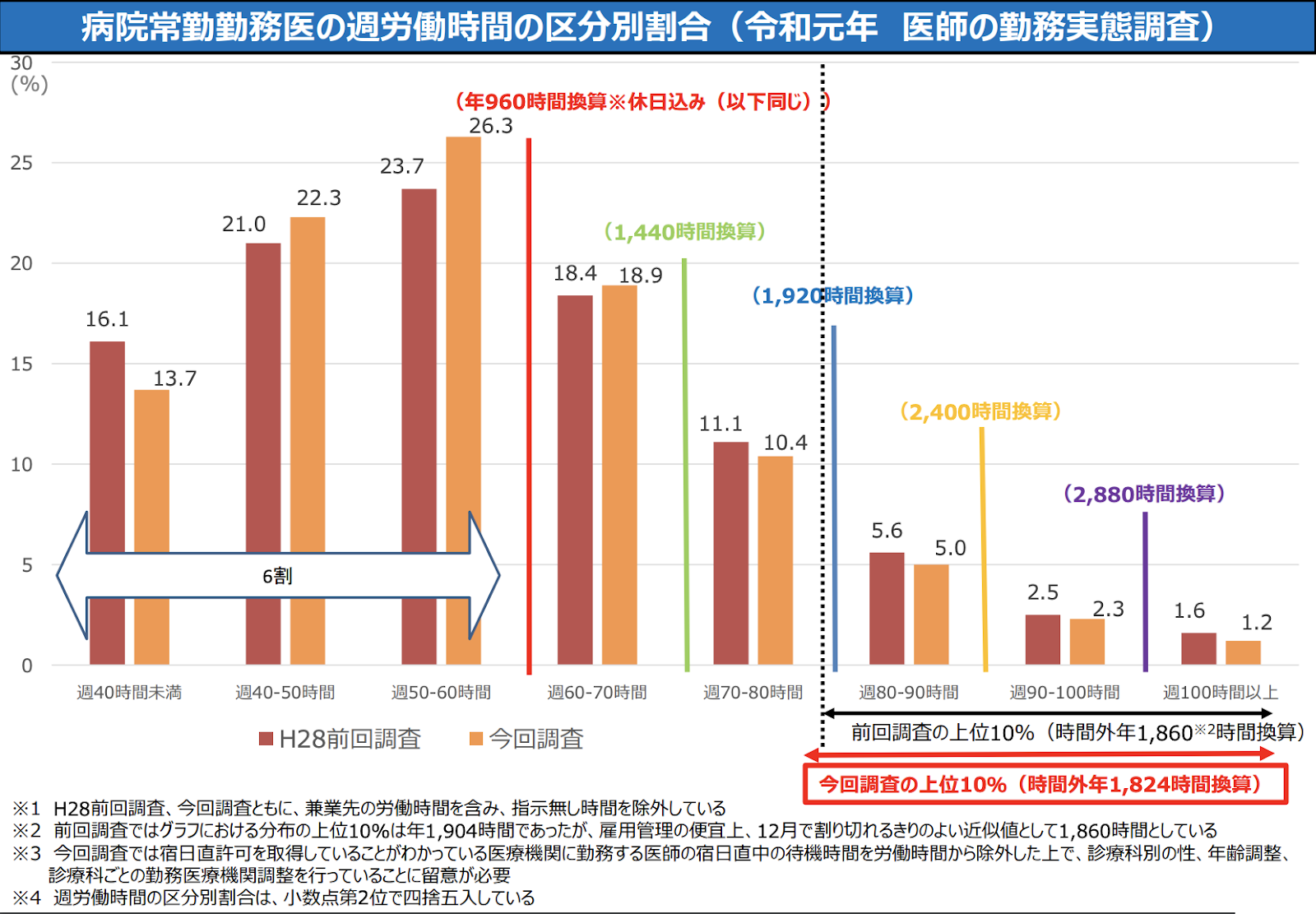
また近年は、医師不足が加速する一方で、団塊世代が75歳を迎える2025年には医療介護へのニーズが最大化することも予測されています。進歩する医療技術への対応、患者へのきめ細やかなケアなどが求められる中、ここ数年は新型コロナウイルスへの対応も加わり、医療ニーズが激増しているとも言えます。
良質かつ適切な医療を効率的に提供する体制の確保を推進するには、体調が万全な医師に診察してもらうことで、医療の質を上げ、医療事故を減らし、必要な医療人員を確保することにもつながります。
そうした背景から、医師法・医療法を改正し、「医師の働き方改革」に取り組むことになりました。
医師を対象とした「時間外労働の上限規制」の詳細とは
医師の働き方改革において、最も重要な取り組みとなるのが「時間外労働の上限規制」です。
労働基準法では、労働時間は次のように定められています。
- 使⽤者は、労働者に、休憩時間を除き⼀週間について四⼗時間を超えて、労働させてはならない。
- 使⽤者は、⼀週間の各⽇については、労働者に、休憩時間を除き⼀⽇について⼋時間を超えて、労働させてはならない。
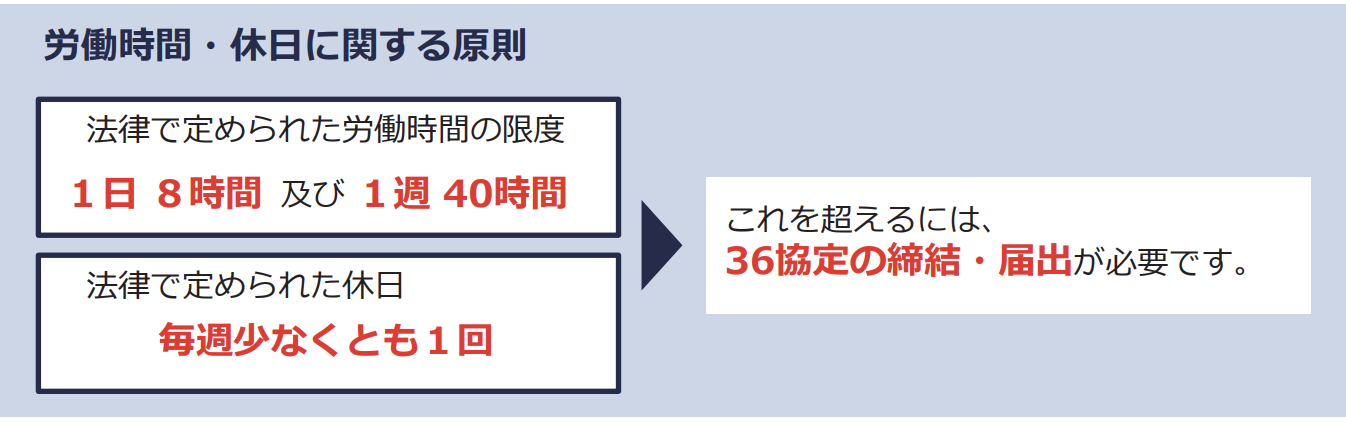
ここに定められた「1日8時間・週40時間」が法定労働時間となり、これを超える労働は法律上「原則禁止」されています。36協定を締結すれば、例外として残業が許されますが、これまでは罰則による強制力がなく、さらには特別条項を設けることで上限なしの時間外労働が可能となっていました。そのため2019年の法改正により、いかなる事情があっても上回ることのできない罰則付きの上限が設けられました。
この上限規制は、一般企業ではすでに施行されており、医師にも2024年4月1日から適用されることになっています。そのため各医療機関には、医師の長時間労働に依存してきたこれまでの体制を見直し、職場環境を変革することを迫られています。
ただし、医師に対する時間外労働の上限は、一般企業と異なり、次のように3つの水準に応じた上限と、それに伴う健康確保措置が求められることになります。
A水準:診療に従事するすべての医師対象(他の水準に当てはまらない医療機関が全て該当)
B水準:地域医療暫定特例水準(救急医療機関や救急車の受け入れが年間1,000台以上の医療機関などが該当)
C水準:集中的技能向上水準(研修などを行う医療機関)
※B水準・C水準は、都道府県の指定を受けた特定労務管理対象機関を指します。指定を受けるためには医師の労働時間短縮のための計画案を都道府県に提出しなければならず、特定労務管理対象機関に指定された後は、「医師労働時間短縮計画」を定めなければなりません。そのため、一般的な医療機関の場合はA水準を基準とします。

時間外労働の時間がこれらの月上限を超える場合には、面接指導のほか、「連続勤務時間の上限」と「勤務間インターバルの確保」を就業上の措置として講じることが義務付けられています。具体的に各水準で定められている就業上の措置は、次の通りです。
A水準(努力義務)
- 連続勤務時間制限28時間
- 勤務間インターバル9時間の確保
- 代償休息のセット
※実際に定める36協定の上限時間数が一般則を超えない場合を除く。
B水準(義務)
- 連続勤務時間制限28時間
- 勤務間インターバル9時間の確保
- 代償休息のセット
C水準(義務)
- 連続勤務時間制限28時間
- 勤務間インターバル9時間の確保
- 代償休息のセット
※臨床研修医は連続勤務時間制限を24時間とし、勤務後に24時間の連続した休息の確保措置も行うこと
連続勤務時間は、労働基準監督署長に宿日直許可を受けた場合、その許可の範囲を除いて各水準共通で「28時間」が上限となります。勤務間インターバルの確保は各水準とも「9時間」となっており、例えば翌日の勤務が朝8時開始であれば、前日の勤務は23時までに終えていなければならなくなります。当直を行う場合、翌日は当直終了時(日勤開始時)から4時間以内に勤務を終えなければならず、当直明けには勤務間インターバルとして18時間の確保が必要です。
ただし、やむを得ない事情で就業上の措置を実施できなかった場合は、代償として休息を付与することができます。このときの休息は「勤務間インターバルの延長」もしくは「所定労働時間中における時間休の取得」で行い、「該当勤務の発生後、できる限り早く付与する」ことと、「オンコールからの解放などにより、仕事から切り離された状況を設定する」ことが定められています。
さらに、月155時間を超える場合には、労働時間短縮の具体的措置を講ずることも求められています。
なお、これらの措置は、A水準の医療機関の場合は努力義務となりますが、B水準・C水準は義務となっており、この措置を実施することが残業時間規制の緩和条件となっているため注意が必要です。
「時間外労働の上限規制に対応できない」
医療機関が抱える勤怠管理の課題
医師の働き方改革に対応するためには、医師の不規則な勤務実態を正確に把握できる適正な勤怠管理が求められます。しかし、そもそも医療機関は、緊急時への柔軟な対応や24時間体制が必要となるため、当直や宿直、呼出当番など一般企業と比べて勤務形態が複雑です。そのため、勤務時間を法令に準じて適正に把握できる勤怠管理ができていない医療機関は数多あり、「時間外労働の上限を超えないように管理することが大変」といわれています。
例えば、医療機関における勤怠管理では、主に次のような課題が見られます。
- 勤務状況の実態を把握しにくい
- 勤務形態の管理が複雑
- 勤務時間の集計に手間がかかる
- 給与計算が煩雑
- シフト作成や様式9への対応に時間がかかる
1. 勤務状況の実態を把握しにくい
働き方改革関連法の改正によって、現在は次の方法で始業・終業時刻を確認することが事業主側に義務付けられており、このルールは医療機関にも該当します。

しかし、多くの医療機関では、勤務時間を医師の自己申告に委ねたり、紙やExcelなどの日報で勤怠管理を行なったりしているケースが見られます。この場合、「客観的なデータがない」ことになり、労務担当者が実態を把握できないことになります。医師の働き方改革では、時間外労働や休日労働の上限、連続勤務時間制限、勤務間インターバルの適正な実施が求められており、自己申告に頼ったままでは管理がさらに難しくなることは避けられないでしょう。
また、医師の中には副業や兼業を行なっている人も多く、自院が主たる勤務先となれば、正確な労働状況の把握と医師との充分な話し合いが必要です。
2. 勤務形態の管理が複雑
医療機関では、医師だけでなく看護師や介護士、技術士、一般職員など、異なる職性が混在することから、働き方も、夜勤や宿直、3交代制など多種多様です。また勤務形態も、フレックスタイム制や変形労働時間制など複数管理することになります。そのため、打刻方法1つにとっても統一することが難しく、それぞれの働き方に応じて勤務データの集計・管理をしなければならず、手作業に頼る現状では業務負荷が重くなりがちです。
現在は、年次有給休暇も年5日の取得が義務化されており、従業員ごとの「年次有給休暇管理簿」の作成も義務づけられています。こうした有休管理も仕組み化されていなければ、さらに業務負担が大きくなっていることでしょう。
3. 勤務時間の集計に手間がかかる
時間外労働の上限規制を守るためには、月ごとの累積残業時間をリアルタイムに把握する必要があります。しかし、手書きやExcel、タイムカードで勤怠管理を行なっていると、集計作業に時間がかかるために時間外労働時間をリアルタイムで把握できません。リアルタイムで把握できなければ、「いつの間にか上限を超えて時間外労働を行っていた」という事態に陥りかねず、医師の過重労働を防げない原因となってしまいます。
4. 給与計算が煩雑
医療機関には様々な専門職種の職員が在籍しているため、手当の種類や計算式が多くあります。2023年4月以降は、60時間を超える勤務の割増賃金率が全て50%に引き上げられる法改正も行われるため、給与計算業務がこれまで以上に煩雑となることが予測されます。
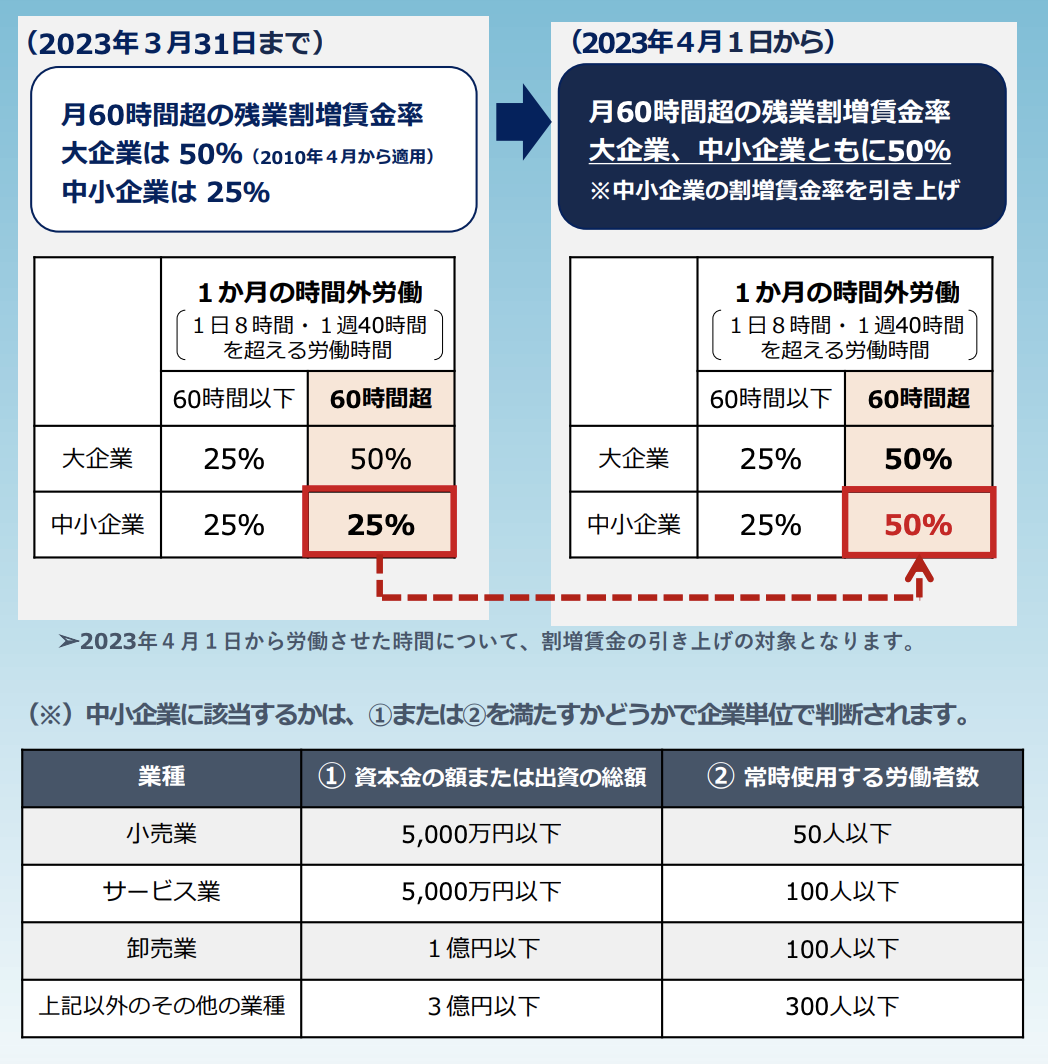
割増賃金の引き上げは、医師においても例外ではなく、正確な労働時間を把握した上で適正に支払わなければ未払賃金が発生する要因になりかねません。また、「基本給に残業代は含まれている」「年俸制のため」残業代は発生しないなどという主張は、法的根拠がないため未払賃金として別途請求される可能性があります。
5. シフト作成や様式9への対応に時間がかかる
24時間稼働している医療現場では、宿直・日直制度があるためシフト作成を行っています。シフトは、「宿直は週1回」という法令上の制限を加味し、各職員からの休暇の要望に加え、就業規則や配置基準などに偏重がないよう考慮しながら作成しなければならず、紙やExcelなどでシフト表を作成している医療機関ではシフト作成に時間がかかることが常態化しています。
また、基本診察料の届出に必須となる「様式9」の書類作成も、時間のかかる業務と言えます。
「様式9」は、入院基本料や特定入院料における施設基準の届出および日常管理のために提出しなければならない表で、病棟で働く看護師などの日々の勤務時間数を記載します。入院基本料請求の可否には「様式9」の正確性がカギとなるため、シフト表や実際の勤怠管理の正確性が大きく影響します。近年では様々なシステムを活用して「様式9」を作成している現場も増えていますが、システムによっては「病棟日勤」と「病棟夜勤」との時間数の配分が自動計算されないものもあり、「様式9」に関するルールに則った正しい数値の振り分けを設定しなければ、誤った数字を算出してしまいかねません。
勤怠情報を「様式9」作成に手作業で反映するとなると、手間も時間もかかるもとです。
医療機関の“適正な勤怠管理”には
医師や看護師等の働き方に応じたシステムが必須!
紙やExcelによる勤怠管理は、多大な労力と時間を要する上にヒューマンエラーが発生しやすく、給与計算にも支障が出やすいというリスクを伴うことが、一般企業でも長年問題視されてきました。
医療機関においても、法令を遵守するには、紙やExcelによる煩雑な勤怠管理からの脱却が必須であり、勤怠管理システムの導入は避けて通れない道であると言えるでしょう。
とはいえ、「労働時間の適正な把握」ができる勤怠管理システムなら何でもよい、ということではありません。医療機関が法令に則って適正に勤怠管理を行うには、次の3つのポイントを押さえた勤怠管理システムを選ぶことが重要です。
- ①時間外労働時間の上限を超えないように管理できる機能がある
時間外労働の上限を超えないようにするには、リアルタイムに累積の残業時間を把握できることが必要です。見たいタイミングで、残業状況を把握できる機能があるとよいでしょう。
また、上限に近づいた職員には事前に警告するアラート機能があれば、残業を増やさないようにシフト調整するなどマネジメントを強化することができます。 - ②業務に合わせて打刻方法を選べる
医師や看護師、技師、事務職員など、多様な職種がいるにもかかわらず、同じ打刻方法で適正に打刻してもらうのは無理があります。最近は様々な打刻方法があり、それぞれに特長もあるため、自院にはどの方法が合っているか、業務に合わせて適切な打刻方法を選択できるかなどをチェックしましょう。
業務の特性に合わせて打刻方法を選べるものであれば、医師や看護師が訪問診療や訪問介護などで外出・直帰するような場合でも、打刻データを客観的に残すことができます。 - ③シフト管理・複雑な勤務形態の管理に対応できる
医療機関であれば、複雑なシフト管理や勤務形態の管理、突発的な業務にも対応できるかどうかも重要です。当直、外勤、中抜けなど、複雑な勤務形態を細かく設定できたり、残業・休暇の申請・承認にワークフロー機能を活用できたりすれば、適正な勤怠管理を実現できます。
市場で提供されている勤怠管理システムには、3交代制・変形労働時間制などに対応したシフト作成ができるものから、医療機関向けに勤務実績を「様式9」形式の帳票として出力したりできるものまで、様々な機能が備わっています。
網羅的に対応できる機能が装備されたシステムであれば問題ありませんが、最小限解決しておきたい課題にどう向き合うかによっては、「シフト作成は別のサービスを利用したい」といった要望も出てくるでしょう。そうした可能性も踏まえ、どのような外部システム連携ができるのかを確認しておくことも大切です。
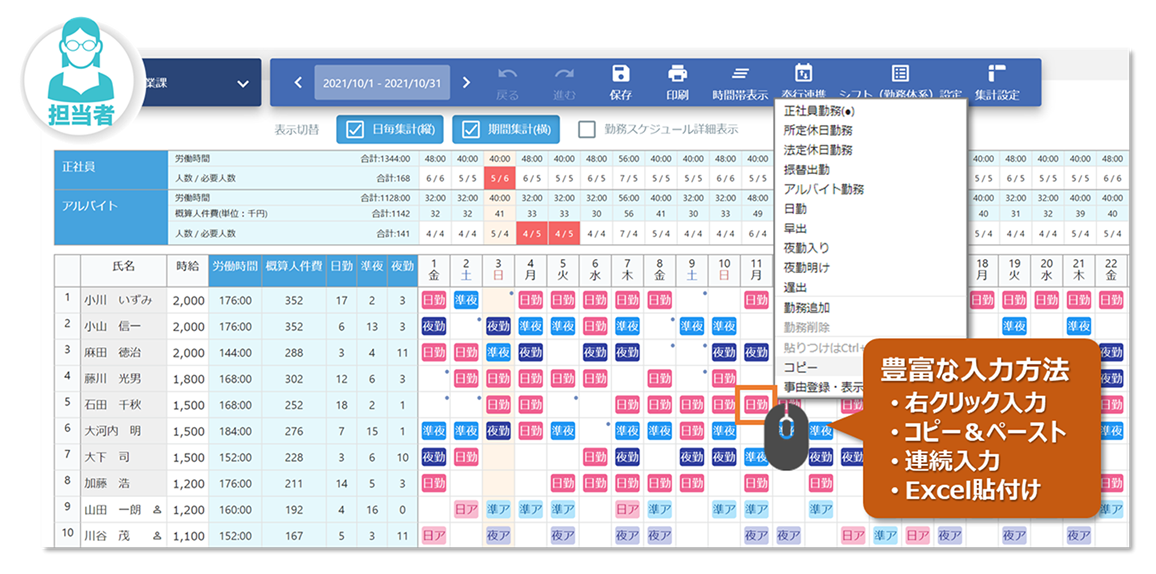
例えば、奉行Edge勤怠管理クラウドの場合、フレックスタイム制や変形労働時間制など様々な勤務形態に対応し、打刻したデータをもとにリアルタイムで自動集計できます。その日のシフトや勤務体系に応じた出勤時間の計算はもちろん、深夜労働や残業時間などの自動計算も可能です。
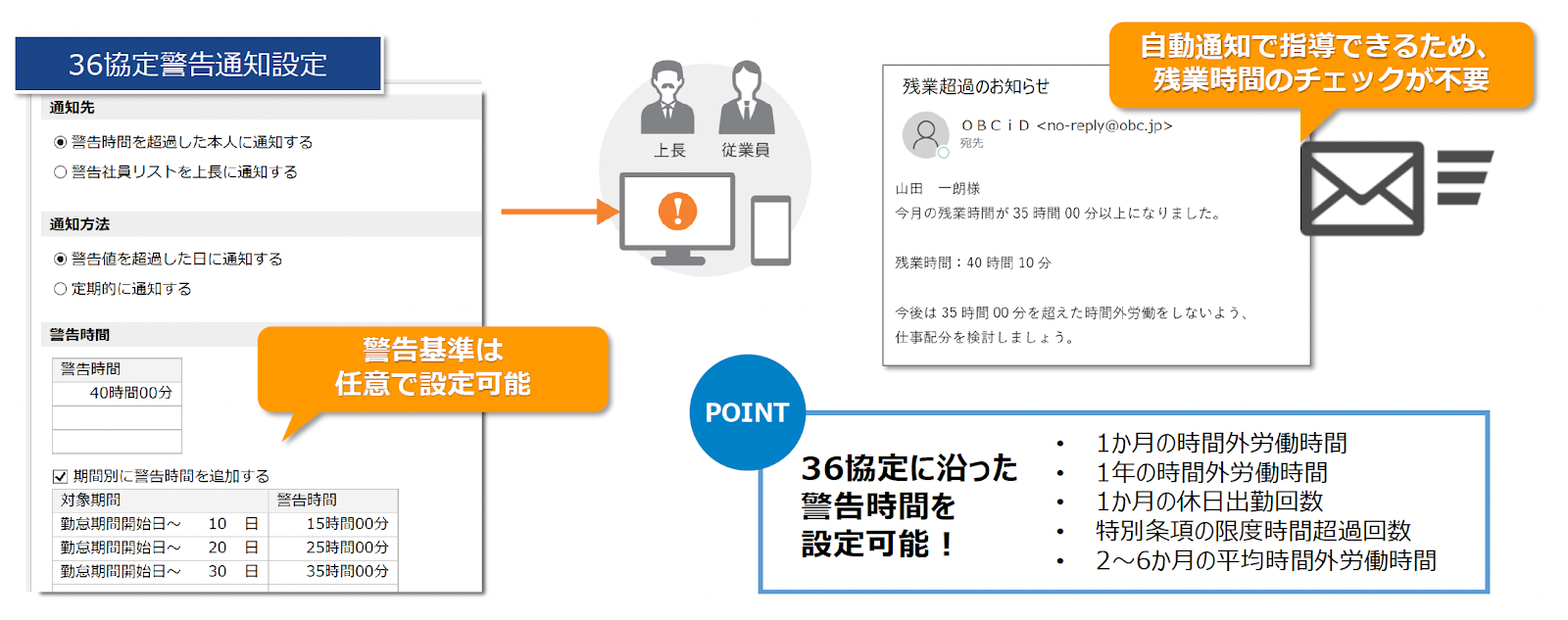
36協定の管理では、残業時間が法令上限を超えないよう、しきい値を設定してリアルタイムに本人や上長、管理者に通知することで長時間労働を未然に防ぐ機能が標準装備されています。
勤務間インターバルの把握では、インターバルが充分とれていない職員を自動でピックアップし、残業状況と照らし合わせたレポートを関係者へ自動で報告できるため、医師の働き方改革における就業上の措置にも対応できます。また、有休の付与・消化・残管理のほか、有休や夜勤の回数など勤務事由や勤務体系の集計ができる機能もあり、時間外労働以外の付加要因の判断で、必要な夜勤などの回数項目も日々最新の情報でチェックが可能です。
打刻方法も豊富に用意されており、例えばデスクワークからの休憩であればパソコンから、訪問診療中の打刻にはスマートフォンからと、勤務状況に合わせて打刻方法を選べます。
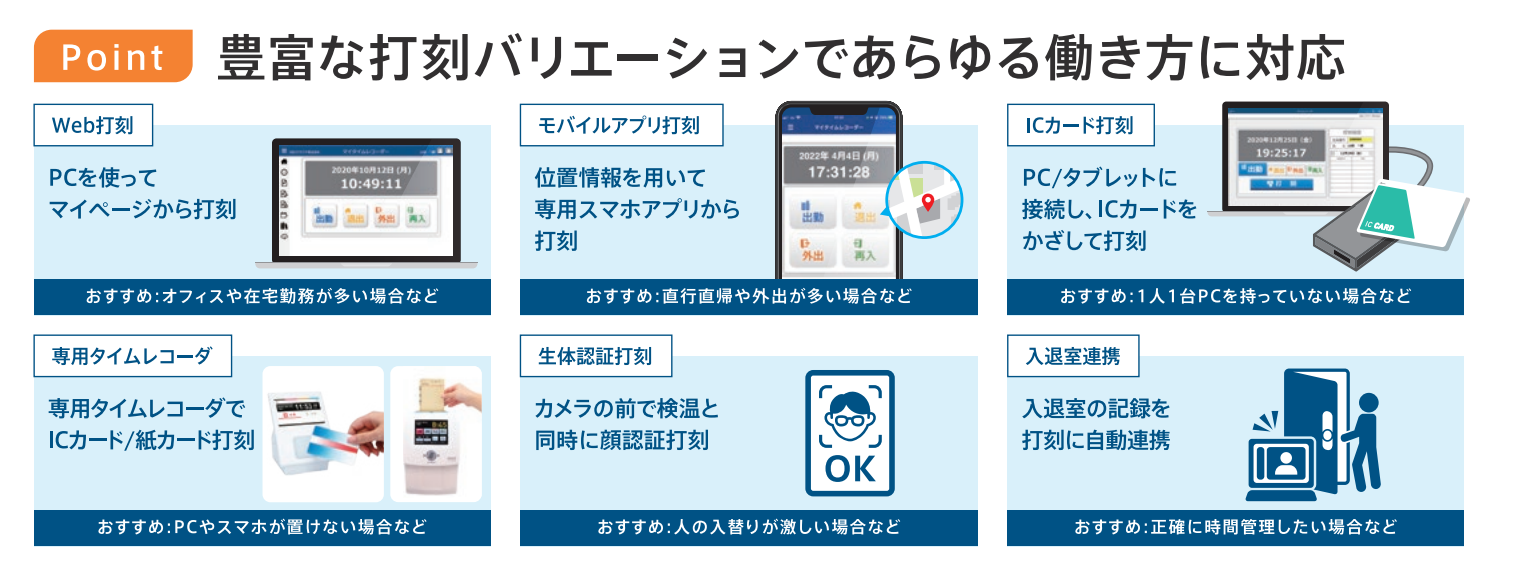
さらにシフト管理機能を使えば、シフトの希望収集から配置基準に基づくシフト計画、勤務表作成、共有まで、Web上で簡単に行えます。
高度なシフト作成・管理、「様式9」帳票の出力ができる医療機関向けSaaS型シフト管理ソフトと連携すれば、医療機関全体の勤怠管理データを集約できるため、法令違反リスクを軽減できるだけでなく、医療機関全体の勤怠管理業務の効率化も実現できます。
おわりに
医師は日々の業務で多忙を極めており、他の職員と同じ方法で出退勤打刻をしたり長時間労働のチェックを自ら行ったりと、医師に委ねることは実質的に難しく、そうした観点からも、医師の働き方に見合った勤怠管理システムは必須と言えます。
しかし、導入にあたっては、総務部門だけで一方的に話を進めるものではなく、実際に打刻を行う医師や看護師などの職員にとって使い勝手を考慮することが重要です。無料の使用期間が設けられているサービスなら、人事労務担当者や現場職員が実際に試して、問題なく使いこなせると確認してからの導入が可能です。
例えば奉行Edge勤怠管理クラウドなら、打刻・申請承認から分析・マネジメントまで、全ての機能を30日間無料で試せます。ぜひ、こうした試用期間を利用して、自院にぴったりの勤怠管理システムを選定してはいかがでしょうか。
業務改革事例のご紹介
紙の勤怠管理から見事にデジタル化に成功!
社会医療法人 明和会さま
紙やExcelによるアナログ管理で、有給休暇の年5日間取得義務化にも対応できない恐れがあった勤怠管理業務を奉行クラウドでデジタル化に成功した医療機関の成功事例をご紹介します。
労働時間の適正把握の課題を解決しただけでなく、勤怠管理のペーパーレス化で給与処理にかかる業務時間が年間で1,219時間削減されました。


関連リンク
こちらの記事もおすすめ
OBC 360のメルマガ登録はこちらから!


![公認会計士に聞く!<br>[2027年施行]新リース会計基準の会計処理|借手が押さえておきたいポイントとは](https://www.obc.co.jp/hubfs/360/img/article/pic_post435_thumb.png)

